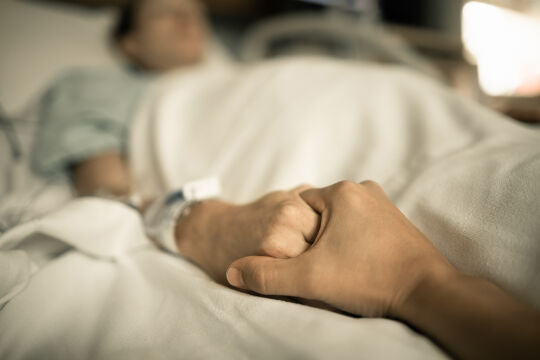
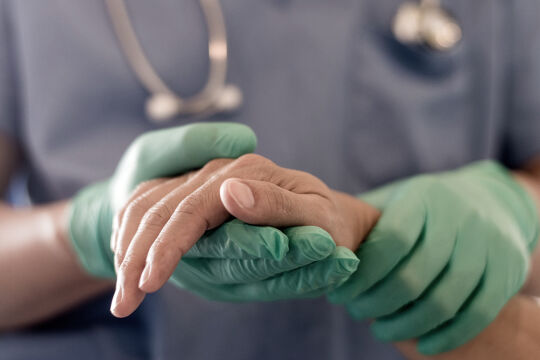
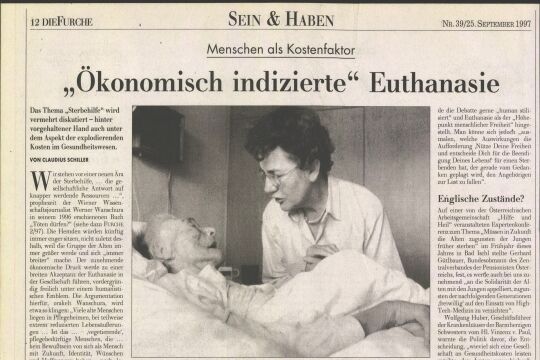
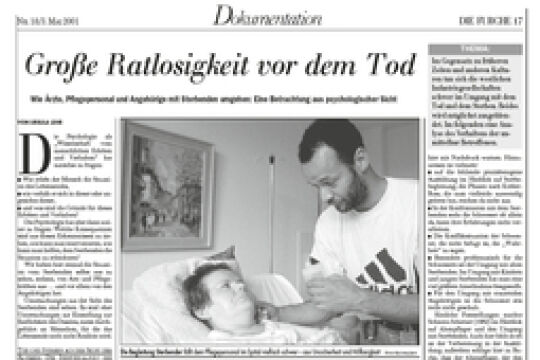
Wie gut und würdevoll kann man in Österreich sterben? Die Palliativ- und Hospizversorgung gilt im europäischen Vergleich als gut, aber noch gibt es Vorurteile und Lücken im Angebot.
Früher stand er "mit beiden Beinen" in der Wirtschaft und lief, wie er selbst sagt, den "vergänglichen Dingen" hinterher. Heute begleitet Günter Wöss sterbende Menschen auf ihrem letzten Weg.
Seit sieben Jahren ist der heute 64-jährige Mödlinger für die Mobile Hospiz der Caritas Wien tätig - und das ehrenamtlich. Erst am vergangenen Samstag verstarb einer seiner "Schützlinge". "Mit fremden Menschen so ein sensibles Thema wie den Tod aufzugreifen und ein Stück des Weges zu gehen, das ist gelebte Form der Nächstenliebe", erklärt Wöss seine Beweggründe, "es ist ein Liebesdienst." Am Anfang hatte der bekennende Christ und Diakon auch Angst, ob er es schaffen würde, doch heute ist er sicher, die Hospizarbeit noch weiterhin machen zu wollen. "Es gehört heute zu meinem Leben dazu." Er begleitet im Jahr zwischen drei und sechs Menschen auf ihrem letzten Weg. Man freut sich zusammen, man leidet mit, letztlich kann die Trauer einem auch zu viel werden. Dann übernehme er für eine gewisse Zeit keine neue Begleitung, sagt Wöss. Angst vor dem Tod habe er keine mehr. Er denkt sogar mit einer Form von Freude daran: So unvorstellbar der Zustand als Ungeborener im Mutterleib, so sei auch jener nach dem Tod.
"Eigentlich freue ich mich darauf"
Günter Wöss ist einer von rund 3000 Frauen und Männern, die sich in Österreich ehrenamtlich in der Hospizbewegung engagieren. "Das Ehrenamt ist eine unverzichtbare und wertvolle Basis und Stütze, ohne die viele Aufgaben bei der Betreuung Sterbender und ihrer Angehörigen nicht bewältigbar wären", betont Waltraud Klasnic, die Präsidentin von "Hospiz Österreich", dem Dachverband von Palliativ- und Hospizeinrichtungen. Die Bedeutung der Ehrenamtlichen in diesem Bereich wurde auch erstmals in einen Fachkongress eingebunden. Der 11. Europäische Palliativkongress fand vergangene Woche in Wien statt.
"Man muss die Menschen aufmerksam machen und ihnen die Angst nehmen", sagt Klasnic im FURCHE-Gespräch auf die Frage, ob es schwierig sei, ehrenamtliche Mitarbeiter zu finden. Viele, die es wagten, teilen danach die Erfahrung des Caritas-Mitarbeiters Günter Wöss: Sie sind laut Klasnic sogar fröhlicher geworden, weil sie einen anderen Blick auf das Leben bekommen hätten. Ehrenamtliche sind ein Rad in der gesamten Palliativ- und Hospizversorgung. Der Präsident der Europäischen Gesellschaft für Palliativmedizin und -pflege, Lukas Radbruch vom Universitätsklinikum Aachen, sparte nicht mit Lob für Österreich: Österreich sei Modell für andere Länder. Die europäische Fachgesellschaft erstellte eine Übersicht über die Versorgungslage in den einzelnen Ländern der europäischen Union. Das Fazit: Besonders osteuropäische Länder und Portugal haben großen Nachholbedarf. Großbritannien ist Spitzenreiter, Österreich im "guten" Mittelfeld, wie auch andere Fachleute betonen.
Lob von deutscher Seite hört man hierzulande gerne. Doch ist es wirklich begründet? "Wir sind auf einem guten Weg", sagt dazu Waltraud Klasnic. In Österreich liegt ein Strukturplan für eine abgestufte flächendeckende Versorgung vor, dessen Umsetzung bis 2012 angestrebt wird. "Abgestuft" bedeutet, dass verschiedene Dienste ineinandergreifen sollen. Die Palliativ- und Hospizversorgung ist aber Ländersache. Dementsprechend unterschiedlich ist auch die Ausstattung jedes Bundeslandes. "Wir sind ungefähr bei der Hälfte", sagt Klasnic und nennt eher das Jahr 2014 als Ziel für die Umsetzung (für den Status quo siehe Kasten).
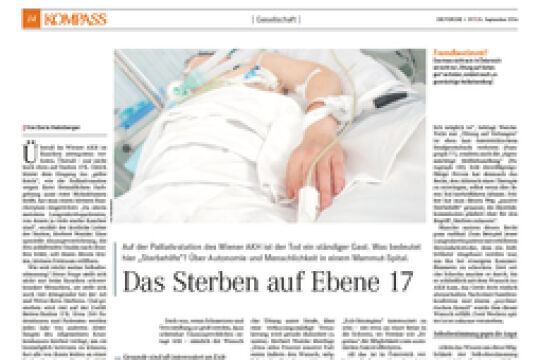
Die regionalen Unterschiede sind der erste Kritikpunkt, den Fachleute vorbringen. Weitere lassen nicht auf sich warten. Ein Beispiel: Eine Patientin wird auf einer palliativen Station behandelt und betreut. Diese Leistungen werden aber nur für maximal drei Wochen von der Krankenkasse bezahlt. Die Pflege nach dem Krankenhausaufenthalt gestaltet sich oft schwierig.
Es fehle an stationären Hospizbetten, betont etwa Franz Zdrahal, Präsident der Österreichischen Palliativgesellschaft und ärztlicher Leiter der Caritas Wien. Stationäre Hospizeinrichtungen, in denen solche Patienten auch bis zu ihrem Tod bleiben könnten, gibt es erst in Salzburg und in der Steiermark. In einigen Pflegeheimen in Niederösterreich wurden Hospizstationen eingerichtet. Doch es gibt noch mehr zu klagen: Die mobile Palliativbetreuung ist laut Zdrahal nicht zufriedenstellend. Dienste würden oft nur zu Bürozeiten angeboten, als ob sich Schmerzen an diese halten würden. Nur wenige Hausärzte und Hausärztinnen seien ausreichend qualifiziert, um palliative Patienten zu behandeln. Nur fünf Prozent der Hausärzte in Österreich haben ein Palliativdiplom erworben. Eine große Lücke gibt es im Bereich Tageshospize. Von diesen gibt es erst zwei in Österreich, eines in Salzburg, eines in Wien von der Caritas. Der Bedarf sei groß, sagt Hans Borovnyak, Leiter der Mobilen Hospiz der Caritas Wien. Tageshospiz ist vor allem für pflegende Angehörige eine Entlastung. Zurzeit wird dieses Tageshospiz aus Spenden finanziert.
Gerade bei der Finanzierung der Palliativ- und Hospizversorgung dürfte es sich immer wieder spießen, auch wenn der politische Wille zur weiteren Entwicklung von SP-Gesundheitsminister Alois Stöger anlässlich des Fachkongresses bekräftigt wurde. Dieses Bekenntnis steht auch im Regierungsprogramm. Auf Nachfrage über konkrete nächste Schritte verwies Stöger auf Länderkompetenzen. Fachleute geben sich dennoch zuversichtlich.
Doch nicht nur das Geld steht wie meist zwischen Status quo und Soll-Zustand. Auch Mythen und Vorurteile würden sich hartnäckig um den Begriff der Palliativversorgung halten, betont Hans Georg Kress, Palliativ- und Schmerzexperte am AKH Wien (siehe Interview).
Hartnäckige Mythen und Vorurteile
So würde sich auch unter Ärzten die falsche Vorstellung halten, dass Palliativbetreuung nur krebskranken Menschen oder vielleicht noch Aids-Patienten zugutekommen könne. "Doch die Zahl jener Patienten, die aufgrund unheilbarer internistischer oder neurologischer Erkrankungen palliativ versorgt werden müssten, wächst überproportional", so Kress. Ärzte und Angehörige würden in diesen Fällen die Option der palliativen Versorgung oft gar nicht in Betracht ziehen. Auch werde die Palliativmedizin manchmal mit "therapeutischem Nihilismus" verwechselt, es werde gesagt: "Bloß nicht mit weiteren Maßnahmen quälen." Patienten mit starken Schmerzen würden dann unter dieser Zurückhaltung leiden. Dabei gebe es zahlreiche, auch neue Medikamente, um starke Schmerzen zu nehmen und Lebensqualität zu erhalten.
Ein Thema. Viele Standpunkte. Im FURCHE-Navigator weiterlesen.
In Kürze startet hier der FURCHE-Navigator.
Steigen Sie ein in die Diskurse der Vergangenheit und entdecken Sie das Wesentliche für die Gegenwart. Zu jedem Artikel finden Sie weitere Beiträge, die den Blickwinkel inhaltlich erweitern und historisch vertiefen. Dafür digitalisieren wir die FURCHE zurück bis zum Gründungsjahr 1945 - wir beginnen mit dem gesamten Content der letzten 20 Jahre Entdecken Sie hier in Kürze Texte von FURCHE-Autorinnen und -Autoren wie Friedrich Heer, Thomas Bernhard, Hilde Spiel, Kardinal König, Hubert Feichtlbauer, Elfriede Jelinek oder Josef Hader!







































































.jpg)