"Wir müssen über das STERBEN REDEN"
"Palliative sedierung" gilt als ethisch vertretbarer Weg, die not am lebensende zu lindern. Um Missbrauch zu verhindern, wurde nun eine leitlinie nötig. Ein Gespräch mit dem Palliativmediziner Dietmar Weixler.
"Palliative sedierung" gilt als ethisch vertretbarer Weg, die not am lebensende zu lindern. Um Missbrauch zu verhindern, wurde nun eine leitlinie nötig. Ein Gespräch mit dem Palliativmediziner Dietmar Weixler.
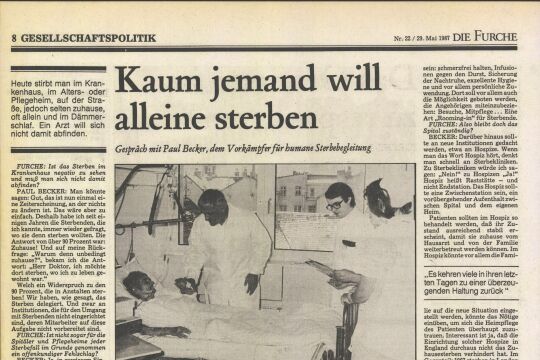
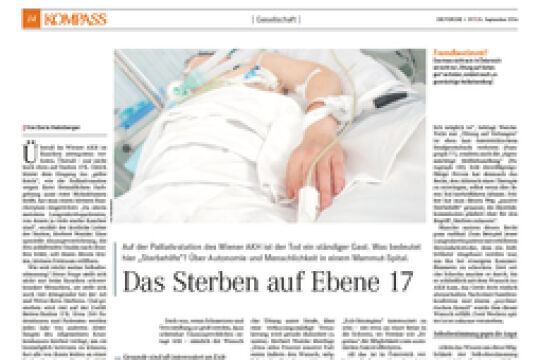
Schnell und schmerzlos sterben: Das wünschen sich die allermeisten Menschen. Doch was, wenn sich am Lebensende - etwa bei einer Krebserkrankung - unerträgliche Symptome zeigen, die sich durch keine Behandlung beseitigen lassen? Nicht zuletzt die Angst vor einer solch existenziellen Not befeuert seit Jahren die Debatten um "Sterbehilfe". In Österreich sind "Tötung auf Verlangen" und "Beihilfe zum Suizid" verboten. Als ethisch vertretbare Möglichkeit der Leidlinderung wird freilich vermehrt die "Palliative Sedierungstherapie" eingesetzt: Die Betroffenen erhalten dabei bewusstseinsdämpfende Medikamente - bis hin zum Tiefschlaf. Um Missbrauch zu verhindern, hat eine Arbeitsgruppe der Österreichischen Palliativgesellschaft unter der Leitung des Anästhesisten und Palliativexperten Dietmar Weixler einen nationalen Leitfaden entwickelt. Ein Gespräch über die Not der Sterbenden -und ihrer Betreuer.
Die Furche: Vorab zur Klärung: Wie läuft eine "Palliative Sedierungstherapie" genau ab?
Dietmar Weixler: Hier werden auf ärztliche Anweisung sedierende Medikamente kontinuierlich in die Vene verabreicht. Abhängig von der Dosis kann das einen Schlafzustand hervorrufen, wobei nicht vorhersehbar ist, wann dieser Zustand eintritt und wie tief er ist. Die Voraussetzung ist jedenfalls, dass es eine entsprechende medizinische Indikation gib, dass es keine andere Möglichkeit gibt, die Symptome zu bekämpfen -und dass die Symptome für den Betroffenen unerträglich sind und er zustimmt.
Die Furche: Wie häufig wird diese Methode mittlerweile in Österreich angewendet?
Weixler: Laut einer Untersuchung bei 21 Prozent der sterbenden Patienten in stationären und mobilen Palliativversorgungseinrichtungen. Es gibt aber eine sehr große Streuung: Manche Zentren machen das überhaupt nicht, andere wenden es bei bis zu 50 Prozent der Patienten an, und auch Behandlungen über 14 Tage kommen -wenn auch sehr selten - vor. Nicht zuletzt diese Uneinheitlichkeit hat unsere Leitlinie notwendig gemacht.
Die Furche: Eine Studie der Palliativmedizinerin Sophie Roider-Schur von der Medizinuniversität Wien hat ergeben, dass die palliative Sedierung bei Jüngeren deutlich öfter zum Einsatz kommt als bei Älteren. Wie kann man sich das erklären?
Weixler: Vermutlich damit, dass das Sterben in einer jungen Lebensphase überhaupt nicht akzeptiert ist und es gerade im onkologischen Bereich meist sehr aggressive Therapien bis zum letzten Atemzug gibt -auch wenn für alle schon absehbar ist, dass das Lebensende kommt. Und je aggressiver die Medizin, desto häufiger wird sediert, um Extremzustände abzumildern. In Japan, wo über 90 Prozent der Menschen in Institutionen sterben, gehört es mittlerweile dazu, dass man sediert wird. Wenn ein Mensch hingegen in seinem gewohnten Umfeld sterben kann, tritt dieser Schärfe nicht so auf.
Die Furche: Das klingt so, als müsste es das Ziel sein, die Zahl der palliativen Sedierungen eher zu senken als zu erhöhen...
Weixler: Ich glaube tatsächlich, dass eine möglichst geringe Rate ein Qualitätskriterium ist. Es gibt Literaturbelege, wonach palliative Sedierungen häufiger in Institutionen vorkommen, in denen es Ressourcenknappheit gibt und die Ärzte überfordert sind.
Die Furche: Werden palliative Sedierungen vor allem wegen Schmerzen vorgenommen?
Weixler: Nein, nur in 20 Prozent der Fälle werden sie als Hauptindikator genannt. Man kann heute schon sehr zuversichtlich sein, dass Schmerzen so weit behandelbar sind, dass sie für den Betroffenen erträglich werden. Auffällig ist hingegen, dass in Österreich bei immerhin 34 Prozent der palliativen Sedierungen "existenzielles Leiden" genannt wird.
Die Furche: Was kann das alles umfassen?
Weixler: Sehr viel: Hoffnungslosigkeit, Demoralisiertheit -die Menschen formulieren das manchmal sehr reduziert und sagen einfach: Ich kann nicht mehr, bitte tun Sie was! Ich fürchte, dass der Begriff "existenzielles Leiden" ein Einfallstor ist für eine gewisse Beliebigkeit ärztlicher Entscheidungen.
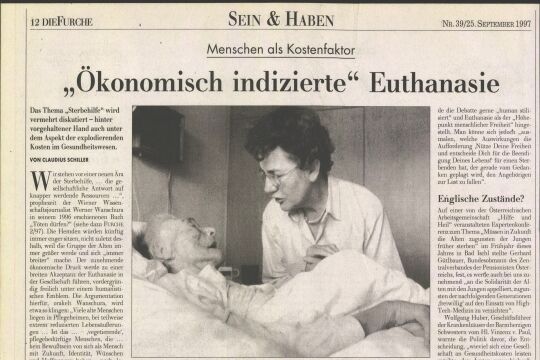
Die Furche: In den Niederlanden und Belgien hat es nachweislich Missbrauch gegeben: Hier wurden hunderte Personen - ohne ihre Zustimmung -sediert. Manche bezeichnen die palliative Sedierung deshalb auch als "langsame Euthanasie"
Weixler: Umso wichtiger war es uns, mit unserer Leitlinie die Grenzen deutlich zu ziehen. Es geht darum, den Prozess der Entscheidung transparent zu machen und patientenorientiert durchzuführen - und auch die Durchführung selbst gut zu überwachen und nachvollziehbar zu machen. Klar ist, dass es eine rechtswirksame Einwilligung des Betroffenen geben muss bzw. wenn der nicht mehr urteilsfähig ist, die seines Rechtsvertreters.
Die Furche: Wie schwierig ist es aus Ihrer Erfahrung, hier als Arzt zu entscheiden?
Weixler: Bei der palliativen Sedierung sehe ich weniger Schwierigkeiten, aber bei vielen anderen Entscheidungen am Lebensende - etwa bei lebenserhaltenden oder -verlängernden Therapien bei Kindern. Manchmal würden sich die Behandelnden hier eine ethische Beratung wünschen. Doch die ist an vielen Orten nicht verfügbar.
Die Furche: Aber gibt es nicht längst Ethikkommissionen?
Weixler: Es gibt auf Bundes-und Landesebene Ethikeinrichtungen für die Planung wissenschaftlicher Studien über Medikamente, aber kaum solche für die klinische Praxis. Die Krankenanstaltenträger sollten die Bildung von Ethikkomitees zulassen, die sich aus Medizinern, Juristen, Seelsorgern und Laien zusammensetzen und im Bedarfsfall angefordert werden können.
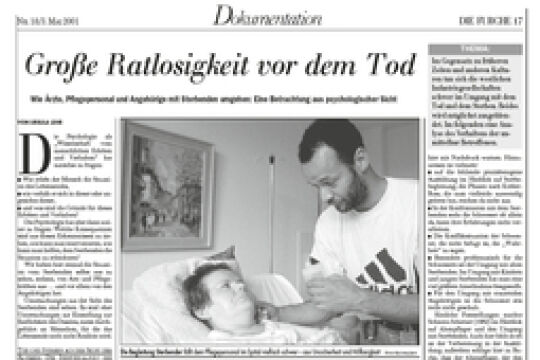
Die Furche: Um rechtzeitig mit älteren Menschen zu klären, was im Ernstfall getan werden soll und darf, wurde in Pflegeeinrichtungen das Konzept des "Vorsorgedialogs" gestartet. Wie ist das bisher angelaufen?
Weixler: Anfangs etwas langsam, aber mittlerweile wird das schon aktiv betrieben. Leider haben wir in Österreich bislang eine sehr abwehrende Kultur, was den Umgang mit dem eigenen Sterben betrifft, die Leute sagen: Ich entscheide dann, wenn es so weit ist. Aber dann sind sie leider oft nicht mehr in der Lage dazu. Deshalb ist diese frühe Kommunikation so unerhört wichtig. Wir müssen rechtzeitig über das Sterben reden.
Die Furche: All das braucht auch Ressourcen. Im Rahmen des Finanzausgleichs wurden vergangenen November 18 Millionen Euro pro Jahr für den flächendeckenden Ausbau der Hospiz- und Palliativversorgung angekündigt - eine Grundforderung der parlamentarischen Enquete "Würde am Ende des Lebens". Reicht das?
Weixler: Es ist schon ein bedeutender Schritt. Aber zugleich sind 18 Millionen eine sehr bescheidene Summe für ganz Österreich, da kostet allein der Life-Ball mehr. Außerdem klingt das verdächtig danach, dass jedes Bundesland zwei Millionen bekommt. Es wäre aber gut, zuerst herauszufinden, wo die größten Nöte sind. Erst vor wenigen Tagen hat mich ein Pflegeheim in Oberösterreich angerufen, dass jemand vor Schmerzen schreiend stirbt. Wir haben versucht, einen Arzt mit palliativmedizinischen Kenntnissen aufzutreiben und hinzuschicken, um die Situation zu deeskalieren. Aber es war leider unmöglich.