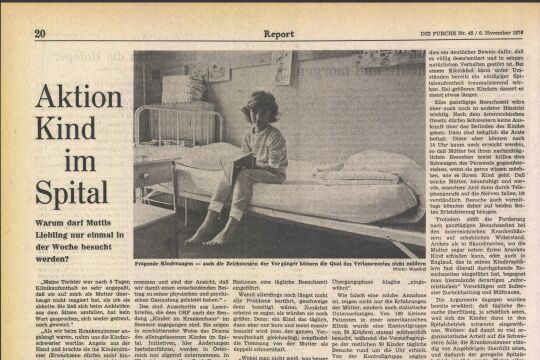
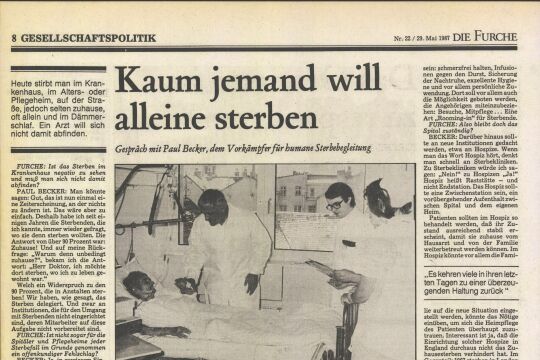
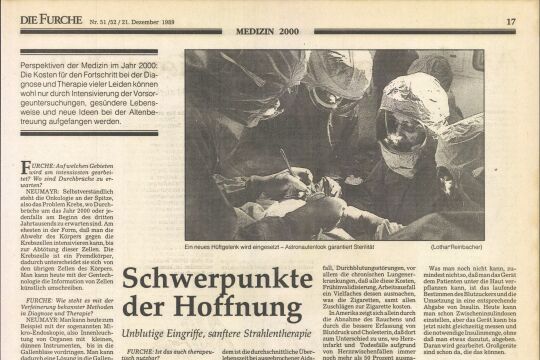
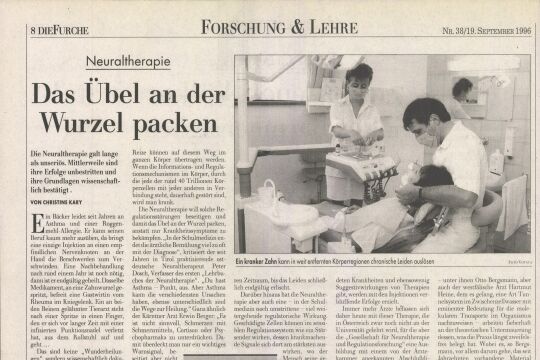
.jpg)
Wenn ein junges Leben zu Ende geht
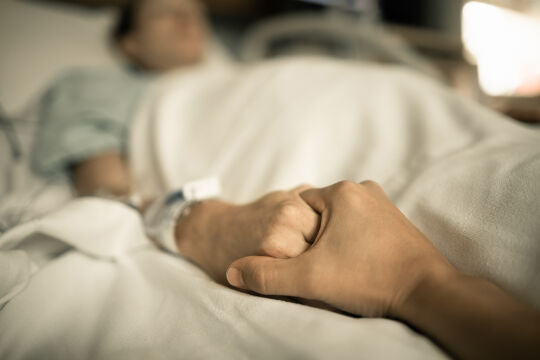
Erkrankte Kinder und Jugendliche, für die es keine Heilung mehr gibt, brauchen besondere Pflege und Zuwendung. Wiens mobiles Kinderhospiz „Momo“ unterstützt Eltern in der schwierigen Zeit nach der Diagnose.
Erkrankte Kinder und Jugendliche, für die es keine Heilung mehr gibt, brauchen besondere Pflege und Zuwendung. Wiens mobiles Kinderhospiz „Momo“ unterstützt Eltern in der schwierigen Zeit nach der Diagnose.
Es ist kein Job wie jeder andere: Sonja Himmelsbach ist diplomierte Gesundheits- und Krankenpflegerin für Kinder und Jugendliche und arbeitet seit anderthalb Jahren in Wiens mobilem Kinderhospiz „MOMO“, dessen Palliativteam sie koordiniert – also jene Kinderfachärzte, Psychologen, Sozialarbeiter und Seelsorger, die lebensverkürzend erkrankte Kinder und Jugendliche betreuen und begleiten. In diesem Zusammenhang spricht man von palliativer, also körperliche Beschwerden lindernder Behandlung, im Gegensatz zur kurativen, also heilenden Medizin. Idealerweise gehen beide Hand in Hand, die Übergänge sind bei vielen schwer erkrankten Kindern fließend. Gemeinsam mit mobilen Krankenpflegediensten wie dem Externen Onkologischen Pflegedienst, der Kinder-Hauskrankenpflege des Wiener Hilfswerk oder der Mobilen Kinderkrankenpflege („MOKI-Wien“) betreut MOMO rund 80 lebensverkürzend erkrankte Kinder und Jugendliche im Großraum Wien. Die Diagnosen sind vielfältig: Frühgeborene mit mehreren betroffenen Organen, Stoffwechsel-, Herz- oder Muskelerkrankungen, onkologische und neurologische Erkrankungen, oder etwa Schädel-Hirn-Traumen nach schweren Unfällen. „Jeder Patient, jedes Krankheitsbild und auch jede Familiensituation ist unterschiedlich“, sagt Himmelsbach.
Das Leben nach der Diagnose
Meist sind es Spitäler, die Familien an MOMO vermitteln – der Erstkontakt findet im Krankenhaus statt, bevor sich die weitere Betreuung nach Hause verlagert. Die externen Helfer sind dann Bindeglied zwischen Krankenhaus und Familie, übersetzen Dia gnosen und helfen bei wichtigen Entscheidungen. Der Name MOMO ist übrigens an Michael Endes gleichnamigen Roman angelehnt, in dem die Menschen von sogenannten grauen Herren ihrer Lebenszeit beraubt werden, bis sie sich vom Mädchen Momo von diesem Zeitdiebstahl befreien lassen. Lebenszeit verlängern kann das MOMO-Team zwar nicht, Lebensqualität verbessern aber schon. „Im Idealfall werden wir schon kurz nach der Diagnose hinzugezogen. Dann können wir, wenn die Familie das wünscht, bereits alles für die Zeit nach der Entlassung planen, also etwa Geräte für die künstliche Beatmung oder Magensonden besorgen“, sagt Himmelsbach. Hinsichtlich der Hilfsmittel und der Überwachung sei zu Hause fast alles umsetzbar, was auch im Spital möglich ist – allerdings bedarf es längerer Vorlaufzeit und genauer Vorplanung, um für alle Fälle gewappnet zu sein.
Ein Thema. Viele Standpunkte. Im FURCHE-Navigator weiterlesen.
In Kürze startet hier der FURCHE-Navigator.
Steigen Sie ein in die Diskurse der Vergangenheit und entdecken Sie das Wesentliche für die Gegenwart. Zu jedem Artikel finden Sie weitere Beiträge, die den Blickwinkel inhaltlich erweitern und historisch vertiefen. Dafür digitalisieren wir die FURCHE zurück bis zum Gründungsjahr 1945 - wir beginnen mit dem gesamten Content der letzten 20 Jahre Entdecken Sie hier in Kürze Texte von FURCHE-Autorinnen und -Autoren wie Friedrich Heer, Thomas Bernhard, Hilde Spiel, Kardinal König, Hubert Feichtlbauer, Elfriede Jelinek oder Josef Hader!