Wenn die Augen sprechen könnten ...
Alle Menschen wissen, daß sie sterben müssen. Trotzdem reagieren Ärzte und Angehörige oft unsensibel, panisch oder hilflos auf den nahenden Tod.
Alle Menschen wissen, daß sie sterben müssen. Trotzdem reagieren Ärzte und Angehörige oft unsensibel, panisch oder hilflos auf den nahenden Tod.
Das Medizinsystem hat normalerweise so viel mit Therapie und Heilung zu tun, daß -buchstäblich oft „bis zuletzt” - keine Zeit bleibt, sich viele Gedanken darüber zu machen, was passiert, wenn „es” nicht klappt; wenn der oder die Kranke stirbt.Was dann?
Dann tritt eine Situation ein, wie sie fast jeder Mensch kennt: Niedergeschlagene Augen, gedrückte Haltung und Stimme, Rückzug auf allen Linien. Der oder die Sterbende wird aus der Liste jener Patienten gestrichen, bei denen sich ein Einsatz „noch lohnt”. Er oder sie wird jetzt überwiegend den Krankenschwestern oder -pflegern übergeben, die Ärzte wenden sich großteils ab und anderen Aufgaben zu - Aufgaben der Zukunft, der Zuversicht und Hoffnung, dorthin, wo eben noch eine Chance auf Besserung, auf Heilung besteht.
Eine mehrschichtige Aussage eines Arztes gegenüber dem Krankenhausseelsorger, der sich mit einem todgeweihten Patienten unterhalten wollte: „Hochwürden, Sie kommen zu früh! Noch gehört er uns!”.
„Noch gehört er uns!” - man muß diesem Satz geradezu nach-schmecken, um den Anspruch zu fühlen, der darin liegt; aber auch den Abgrund, der sich öffnet, wenn Todesgewißheit besteht. Dann „gehört” er nicht mehr der Medizin. Dann mögen andere walten, dann hat der Tod gesiegt.
Der Tod und die Medizin. Welch eine ungleiche und unglückliche Beziehung. In diesem Wettkampf ist von vornherein klar, wer Sieger bleibt, bisher immer geblieben ist, und auch immer bleiben wird.
Seit es menschliche Kultur gibt, ist die Frage nach dem Tod die zentrale Frage des Nachdenkens, also der Philosophie. Warum Leben derart paradox angelegt ist, daß es immer endet und zugrundegeht, das hat noch niemand wirklich befriedigend beantworten können.
Alle Beligionssysteme und alle Philosophien müssen einen Rest offen lassen. Die Christen beispielsweise übertünchen diesen unerklärbaren Rest mit dem Glauben an Gott, die Buddhisten mit Schweigen, die Moslems mit der Hingabe in den Willen Gottes und der Hoffnung auf ein Weiterleben nach dem Tod.
Möglicherweise ist es die Hoffnungslosigkeit, das Paradoxon Leben und Tod jemals klären zu können, die die meisten Menschen derart beharrlich wegschauen läßt. Bekanntlich (siehe den Mythos von Sphinx und Theseus) ist das größte Wunder auf Erden, daß alle Menschen wissen, daß sie sterben müssen, daß aber keiner wirklich daran glaubt. Und das gilt selbstverständlich, aber durch die tägliche Konfrontation mit Tod und Sterben verschärft, auch für die Medizin und die in ihr arbeitenden Menschen.
Nur so ist es erklärlich, daß häufig auf den eintretenden Tod im Krankheitswesen geradezu panisch und unvorbereitet reagiert wird. Oft kann man Reaktionsweisen beobachten, die einer völligen Überraschung gleichkommen - so, als käme der Tod jedesmal vollkommen unvorhersehbar, so als hätte man es jedesmal mit einem neuen Phänomen zu tun.
Es gibt in den meisten Krankenhäusern (und immerhin sterben Jahr für Jahr rund 50.000 Menschen in Österreichs Spitälern) kaum ausgereifte Strukturen für den Umgang mit dem Tod. Es gibt nur selten eigene Räume, in denen Menschen, die das wünschen, abgeschieden von neugierigen oder peinlich berührten Mitpatienten und -angehörigen Abschied nehmen können. Es gibt kaum eigens abgestellte und für den Umgang mit sterbenden Menschen und ihren Angehörigen und Freunden vor- oder sogar ausgebildete Betreuer. Und es gibt nur selten eine einheitliche Haltung auf den jeweiligen Stationen und Abteilungen, was zum Beispiel Fragen wie Offenheit und Ehrlichkeit über die Prognose anbelangt (die sogenannte „Wahrheit am Krankenbett”).
Es gäbe noch viele weitere Mankos und Fehler anzuführen, die einen menschlich würdigen Umgang mit dieser letzten Extremsituation des Lebens so schwer machen. Das liegt großteils nicht oder nicht nur an den im Krankheitswesen Tätigen selbst. Es liegt vielmehr hauptsächlich an den Strukturen.
Diensteinteilungen, die sowohl Pflegepersonen als auch Ärzten kaum Zeit lassen, sich Zeit zu lassen für etwas, das in erster Linie Zeit braucht / fehlende oder mangelhafte Infrastruktur (in Österreichs Krankenhäusern gibt es meistens nicht einmal die primitive Möglichkeit, ein Bett durch einen einfachen Vorhang rundherum blickdicht zu machen) / mangelhafte Aus-, Fort- und Weiterbildung im Umgang mit dem heiklen Thema Tod und Sterben ... das sind Hauptfaktoren einer Situation, die - sieht man sie einmal mit etwas Distanz und kühlen Sinnen an - unwürdig einer Kulturnation ist.
Zu all dem Aufgezählten kommt noch ein Faktor: Der Drang der Medizin, immer „etwas zu tun”.
Ein Mann, der nach einem erfüllten Leben sein Sterben kommen fühlte, sagte: „Ich lasse es jetzt gleiten!”.
Je nachdem, in welcher Abteilung eines Spitals er zu liegen kommt: Aber häufig wird er unter den gegebenen Umständen wenige Chancen haben, es „gleiten zu lassen”. Er wird mit allen Möglichkeiten der modernen Medizin technisch, instrumenteil und chemisch „behandelt”. Im Extremfall landet er auf der Intensivstation, abhängig gehalten durch künstliche Beatmung, reanimiert, vielleicht auch noch Operationsversuchen ausgesetzt, die manchmal sogar - wie immer wieder zu hören ist - nur noch angesetzt werden, um jungen Assistenzärzten die Möglichkeit zu geben, ihre Operationstechnik auszufeilen.
Das Problem des Aufhörenkön-nens. Viele Ärzte zerquälen sich immer wieder über diese Frage: Wann ist genug? Wann kann/soll ich die Apparate abschalten! Lohnt sich diese oder jene Intervention noch, oder ist sie eher eine qualvolle Verlängerung des Leidens?
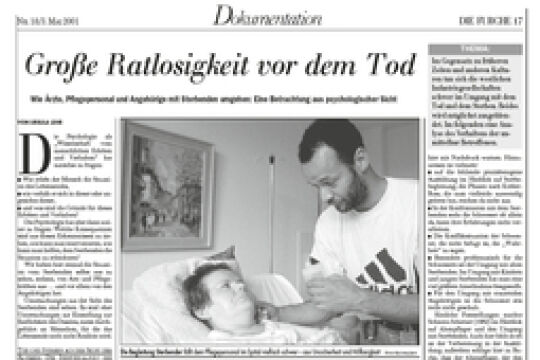
Auf einer Enquete des Familienministeriums und des Dachverbandes „Menschenwürde bis zuletzt” in Wien wurde ein Fall präsentiert: Eine künstlich ernährte Frau, unbeweglich, gelähmt, die ein volles Jahr und sieben Tage im Siechtum am Leben erhalten wurde. „Wenn Augen sprechen könnten!” war der persönliche Kommentar der Ärztin, die die Krankengeschichte dieser Frau mitverfolgt hatte.
Natürlich drängt sich in einem solchen Zusammenhang der Begriff der „passiven Euthanasie” auf (keinerlei Eingriffe mehr, die nicht der puren Lebenserhaltung dienen), des „letzten Gnadendienstes” oder der „barmherzigen Spritze”.
Die Diskussionen bei einem Semiar der Internationalen Mediziner Arbeitsgemeinschaft im April in Salzburg zeigten, daß es ein dringendes Anliegen ist, in diesen Bereichen bessere ethische und rechtliche Richtlinien auszuarbeiten. Gleichzeitig aber haben viele auch Angst vor einem „moralischen Dammbruch”. In der amerikanischen Ethikdiskussion spricht man vom „slippery slope”: Begibt man sich auch nur mit einem Fuß auf einen rutschigen Abhang, ist die Gefahr groß, den Halt zu verlieren.
Ethische Fragen dieser Art häufen sich mit den immer ausgefeilteren Methoden der Medizin. Solange es keine Transplantationen gegeben hat, oder höchstens in der Phantasiewelt von Dichtern wie Mary Shelley („Frankenstein”), war man nicht vor die Wahl gestellt, welchen Patienten man die vorhandenen Organe einsetzen soll, und welche man auf die Warteliste setzt und damit häufig zum Tod verurteilt (am Beispiel Herztransplantation ist das tägliche Praxis).
George Bernard Shaw hat sein Bühnenstück „The doctor's dilem-ma” in einen ähnlichen Zusammenhang gesetzt: Wen läßt der Arzt, der nur eine Arznei hat, überleben? Den genialen jungen Künstler, der aber menschlich ein mieser Kerl ist, oder die junge Mutter, die von ihren Kindern gebraucht wird, der die Nachwelt aber sicherlich keine kulturellen Schätze verdanken wird?
Oft steht der Arzt vor einem solchen Dilemma. Ein Dilemma zeichnet sich dadurch aus, daß es keine gute Antwort darauf gibt. Es gibt nur schlechte. Aber je nach Sichtweise wird immer die eine oder die andere mehr oder weniger schlecht sein.
Daß solche Konfrontationen die Betroffenen seelisch zermürben, ist klar.
Die Betroffenen, das sind im Fall der modernen Medizin vor allem Ärzte und Ärztinnen sowie Krankenpflegepersonen und alle anderen medizinisch tätigen Spezialisten. Vor allem aber sind natürlich die Patienten selbst und ihre Nächsten betroffen. Ihre Wünsche und Forderungen sollten im Zentrum stehen, werden aber oft nicht gehört.
Patienten sind nicht nur Kranke, deren Störung behandelt gehört - sie sind in erster Linie Menschen, mit menschlichen Bedürfnissen, mit Ängsten, Sorgen, Hoffnungen und Zweifeln. An der Situation des Todes, in der Konfrontation mit dem Sterben, spitzen sich diese urmenschlichen Bedürfnisse scharf und drängend zu wie nie zuvor.
Der Tod bringt es an den Tag. An der Reaktion auf ihn zeigt sich, wie Menschen mit Lebensfragen umgehen. Mit dem Tod leben lernen heißt, leben lernen. Für die Medizin bedeutet das: Der Umgang mit Tod und Sterben ist oft ein Spiegelbild für die Einstellung zum Leben, also auch gegenüber den Patienten als lebende Menschen. Der Umgang mit Menschen, die sterben, ist ein Gradmesser.
Das ist vielleicht die einzige Chance der Medizin, in der Konkurrenz mit dem Tod letztlich doch zu gewinnen: Indem sie die Menschlichkeit als eine
Grundhaltung pflegt, die vielleicht genauso wichtig ist wie medizinische Parameter und Faktoren.
Ohne Menschlichkeit aber arbeitet die Medizin wohl immer dem Tod in die Hände - noch zu Lebzeiten.