Mensch gegen Mücke
Bei der Bekämpfung der Malaria hat sich die WHO höchst ambitionierte Ziele gesetzt. Doch in Afrika scheitern Prävention und Therapie oft an der Armut. Einblicke vor Ort.
Bei der Bekämpfung der Malaria hat sich die WHO höchst ambitionierte Ziele gesetzt. Doch in Afrika scheitern Prävention und Therapie oft an der Armut. Einblicke vor Ort.
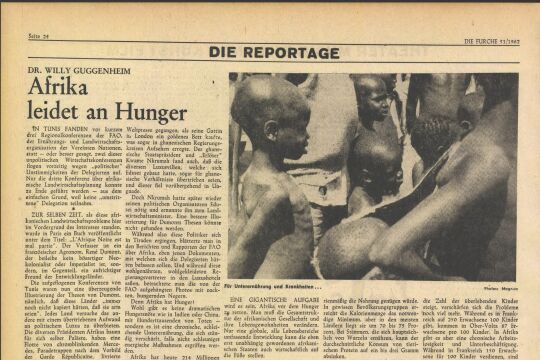
Anopheles. Hinter dem griechischen Namen versteckt sich der wohl älteste und schlimmste Feind des Menschen. Wörtlich übersetzt bedeutet Anopheles schädlich oder unnütz. Tödlich wäre vermutlich das passendere Adjektiv. Die Rede ist von der "Malariamücke". Konservativ geschätzt fordert die Krankheit jährlich 450.000 Todesopfer. Alle zwei Minuten stirbt ein Kind, und mit hoher Wahrscheinlichkeit lebte es in der a f r i ka n i s ch e n Sub-Sahara.
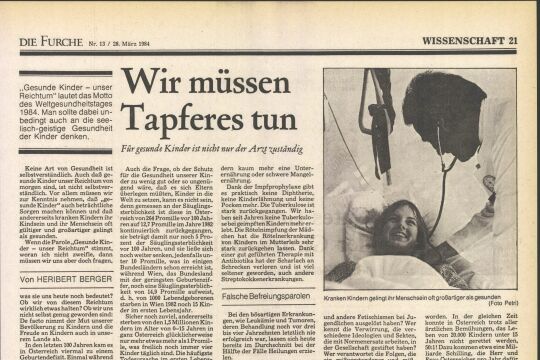
Vera Schmitz ist Kinderkrankenschwester und arbeitet für die Hilfsorganisation "Ärzte ohne Grenzen". Ihre Haare trägt sie zu einem pragmatischen Kurzhaarschnitt gestutzt, ihr Lächeln ähnelt dem einer Mutter: fürsorglich, verständnisvoll, wach. Sie weiß, wie Malaria aus nächster Nähe aussieht. "Ich erinnere mich an ein fünfjähriges Kind, das mit schwerer Malaria in die Notaufnahme gekommen ist. Es hat begonnen zu krampfen und wir haben versucht, es zu reanimieren, aber es war einfach schon zu schwach." Vera hatte gerade ihren Einsatz in einem Flüchtlingslager im Südsudan begonnen. Das Kind war das erste, das sie während der vier Monate vor Ort sterben sah. "Malaria war das ganze Jahr Thema", erzählt sie. "Es gab Wochen, da wurde fast jeder Patient positiv darauf getestet."
Problem der Resistenz
Dazu passen auch die weltweiten Zahlen: Rund 216 Millionen Menschen erkranken jedes Jahr, die große Mehrheit davon Kinder in Afrika. Geht es nach der Weltgesundheitsorganisation (WHO) soll sich das radikal ändern. Bis 2030 will man sowohl die Infektionsals auch die Sterblichkeitsrate um 90 Prozent senken. Um es vorsichtig auszudrücken: Die Ziele sind sehr ambitioniert. Die empfohlene Behandlungsmethode ist derzeit die sogenannte Artemisinin-Kombinationstherapie. Das Problem: Offenbar gewöhnen sich die Malariaparasiten gerade an das Artemisinin. 2006 entdeckte Harald Noedl, Vorstand der Experimentellen Tropenmedizin und Feldforschung an der Med-Uni Wien, in Südostasien erste Resistenzen.
Aktuell ist es eine der wichtigsten Aufgaben, ein Nachfolgemedikament für die Artemisinine zu finden, bevor die Resistenzen auch in Afrika auftreten. In seiner Forschung untersucht Noedl, wie es überhaupt dazu kommen konnte: "Ein Problem ist, dass das Medikament in der Praxis eigentlich zu kurz, nämlich nur für drei Tage gegeben wird. In einem infizierten Körper finden sich aber Milliarden an Malariaparasiten und in vielen Fällen überleben einige davon diese drei Tage. Die sind dann schon weniger empfindlich gegenüber den Medikamenten und wenn sich das mehrmals wiederholt, entsteht daraus Resistenz."
Bei einer unkomplizierten Malaria fühlen sich die meisten Patienten oft schon nach ein bis zwei Tagen Behandlung auf trügerische Weise geheilt. Das kann dazu führen, dass sie die Therapie sogar schon vor dem dritten Tag abbrechen. Die im Körper überlebenden Parasiten sind aber genau die wehrhaftesten gegen das Artemisinin. Eine Anophelesmücke, die von dem vermeintlich malariafreien Patienten Blut saugt, nimmt diese resistenteren Parasiten auf und überträgt sie auf den nächsten.
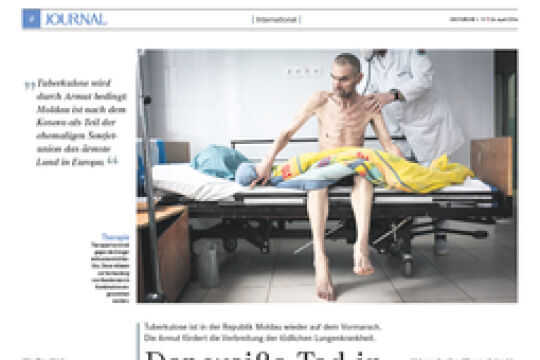
In der Realität scheitert eine längere Behandlung oft am sozioökonomischen Umfeld. Nehmen wir etwa einen Familienvater in der afrikanischen Sub-Sahara, der mitunter einen Tag Fußmarsch zur nächstgelegenen Klinik auf sich nehmen muss. Dabei begleiten ihn Fieberschübe, Kopf-und Gliederschmerzen sowie akuter Wassermangel (Dehydration). Schafft er die Strecke noch halbwegs bei Kräften, muss er je nach Land sein Wochen-oder Monatseinkommen für die Medikamente ausgeben, bevor er den Heimweg antritt. "Unter diesen Umständen ist es sehr wahrscheinlich und bis zu einem gewissen Grad auch nachvollziehbar, dass er schon vor dem dritten Tag aufhört, die Tabletten zu nehmen und sie sich für das nächste Mal aufhebt oder für den Fall, dass ein Familienmitglied erkrankt", erklärt Noedl. "Malaria ist immer auch ganz eng mit der Armut assoziiert."
Malaria am Malawisee
Zum Schutz vor den Krankheitsüberträgern, den Moskitos, händigen Hilfsorganisationen seit Jahren mit Insektenschutzmittel imprägnierte Netze aus, die über den Schlafplatz gespannt werden sollten. Sie einfach nur an die lokale Bevölkerung zu verteilen, reicht aber nicht, erzählt Vera Schmitz. "Im Kongo haben wir zum Beispiel immer wieder gesehen, dass Moskitonetze nicht verwendet wurden, weil sie am Anfang unangenehm nach dem Insektizid riechen und die Menschen nicht wussten, dass der Geruch nach dem Lüften verfliegen würde. Deshalb ist es ganz wichtig, dass das Ausgeben der Moskitonetze zusammen mit Aufklärung erfolgt."
Die WHO erklärt die Netze zu einem der wirkungsvollsten Präventionsmittel, um die hoch gesteckten Ziele bei der Bekämpfung der Krankheit zu erreichen. In einigen afrikanischen Ländern kam es aber genau dadurch zu massiven Umweltproblemen. Im zentralafrikanischen Malawi etwa hängt die kostenlose Ausgabe von Millionen an Moskitonetzen direkt mit einem rapiden Rückgang der Fischbestände zusammen. Malawis Landfläche erstreckt sich als erweitertes Ufer um einen der größten Seen des Kontinents mit kristallklarem Wasser, karibisch anmutenden Stränden entlang verschlafener Inseln und einzigartiger Biodiversität. Im Malawisee findet man mehr verschiedene Fischarten als in irgendeinem anderen See der Welt. Viele Einwohner Malawis überleben mit und wegen der Fischerei.
Gleichzeitig heißt die Todesursache Nummer Eins Malaria. Wer unter einem Moskitonetz schläft, reduziert das Risiko zu erkranken einerseits massiv, andererseits eignen sich die Netze auch ausgezeichnet zum Fischen, gerade weil sie so robust und feinmaschig sind. Nahrung oder Schutz vor einer potenziell tödlichen Krankheit? Vor dieser Entscheidung stehen Tausende Malawier und viele von ihnen entscheiden sich für Ersteres. Auf eigenes Risiko und auf Kosten der Umwelt. Denn das Insektengift tötet auch Wassertiere und so sind die Fischbestände im Malawisee in den letzten 20 Jahren um alarmierende 90 Prozent gesunken.
Impfung und Gentechnik
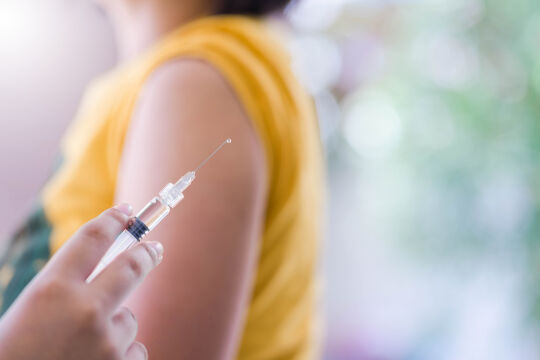
In Malawi, Kenia und Ghana kämpft die Weltgesundheitsorganisation noch an einer weiteren Front. In den drei afrikanischen Ländern soll in den kommenden viereinhalb Jahren die weltweit erste Malaria-Impfung getestet werden, an mindestens 360.000 Kindern. Erste Feldstudien zeigen zumindest einen teilweisen Schutz vor einer Infektion -in circa vier von zehn Fällen -und eine gute Verträglichkeit. Die WHO räumt allerdings selbst ein, noch weitere Tests machen zu müssen, bevor die Impfung im großen Rahmen verwendet werden sollte. In eben diese Kategorie fällt die Initiative in Afrika. Noch weit experimenteller ist die Idee, die Anophelesmücken gentechnisch so zu manipulieren, dass sie die Krankheit schlichtweg nicht mehr übertragen können. Allerdings müssten dafür alle Moskitobestände durch genetisch veränderte Stechmücken ersetzt werden. Glaubt man der aktuellen Forschung, scheint das in absehbarer Zeit zumindest theoretisch möglich. Größtes Manko dieser Strategie: Die Auswirkungen auf das Ökosystem sind vorab kaum abzuschätzen.
Es ist ein harter Kampf, den die internationale Staatengemeinschaft, Wissenschaftler und Ärzte da gemeinsam auf sich genommen haben -schließlich gilt es, die Haupttodesursache der Menschheit zu besiegen. "Von einer Eradikation, also einer weltweiten Ausrottung der Malaria, sind wir noch sehr weit entfernt. Denn so lange es Armut gibt, wird es auch Malaria geben", so das Resümee von Tropenmediziner Harald Noedl. Er ist sich sicher: Diese Eradikation wird er selbst nicht mehr erleben.