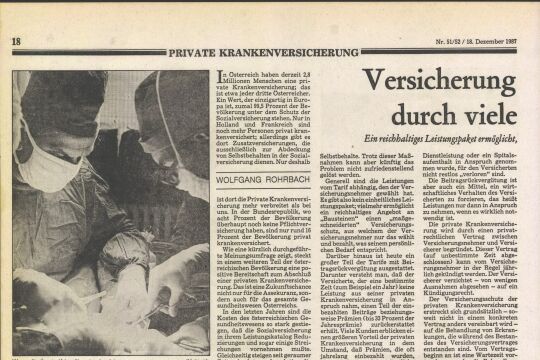
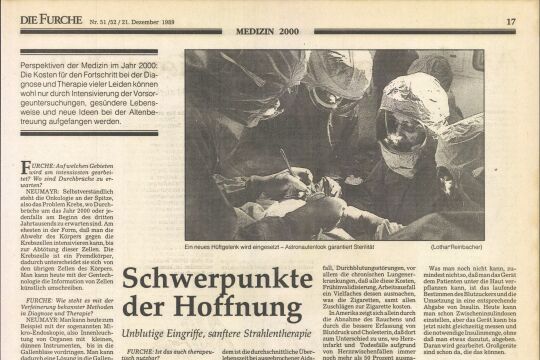
Eine Operation hilft bei Parkinson
Ein Parkinson-Patient, Horst Braun, schildert in einem Buch die positiven Folgen einer Operation vor zwei Jahren. Ein Gespräch mit den behandelnden Ärzten.
Ein Parkinson-Patient, Horst Braun, schildert in einem Buch die positiven Folgen einer Operation vor zwei Jahren. Ein Gespräch mit den behandelnden Ärzten.
dieFurche: Was kann der Laie bei der Diagnose "Parkinson" heute erwarten, welches Wissen über erste Anzeichen, Symptome und Therapien ist notwendig, um falsche Vorstellungen und Vorurteile nicht aufkommen zu lassen?
Dieter Volc: Morbus Parkinson, auch Schüttellähmung oder "Paralysis agitans" genannt, wurde erstmals vom englischen Arzt J. Parkinson (1755 - 1824) beschrieben. Die Symptome sind: Rigor (Starre, Steifigkeit) der Muskulatur, dadurch trippelnder, kleinschrittiger Gang, Tremor (Zittern der Hände und Finger), sowie die Akinese (Bewegungsarmut). Die klassische Therapie ist eine Ersatztherapie des Neurotransmitterstoffes Dopamin. Da man Dopamin selbst nicht verabreichen kann, weil es durch die sogenannte "Blut-Hirnschranke" nicht ins Gehirn vordringen kann, wird die Vorläufersubstanz, das sogenannte L-Dopa, verabreicht, das den fehlenden Stoff ersetzt. Leider kommt es im Verlauf dieser Behandlung aber immer wieder zu Nebenwirkungen.
dieFurche: Wird "Parkinson" also nur in Ausnahmefällen operativ behandelt?
Volc: Die klassische Therapie für Morbus Parkinson ist sicher die medikamentöse. Die stereotaktische Operation, wie sie bei Horst Braun durchgeführt wurde, ist in ihrer jetzigen Form neu, sie wurde in den späten achtziger Jahren erstmals in Grenoble durchgeführt. In Österreich wird sie seit 1990 bei bestimmten Patienten eingesetzt, nämlich dann, wenn Anti-Parkinson- Medikamente keinen oder nur unzureichenden Erfolg bringen, oder wenn zu viele Nebenwirkungen auftreten.
dieFurche: Wie wird die neue Operationstechnik durchgeführt?
Francois Alesch: Die chirurgische Behandlung der Parkinsonschen Krankheit an sich ist nicht neu. Noch lange vor Einführung der medikamentösen Therapieform war der chirurgische Eingriff oft das einzige, was dem Patienten helfen konnte. Besonders schwere Krankheitsverläufe waren es, die sowohl den Patienten als auch den Arzt zu - aus heutiger Sicht - geradezu abenteuerlichen Operationen trieben! So wurde z.B. die Durchtrennung peripherer Nerven oder die Ausschaltung am Rückenmark oder auch der Großhirnrinde durchgeführt, um die störenden Symptome, wie etwa das Zittern zu behandeln. Dabei wurden Lähmungen bewußt in Kauf genommen. Die Nebenwirkungs- und Komplikationsraten derartiger Eingriffe waren außerordentlich hoch und aus heutiger Sicht weder vorstellbar oder gar vertretbar!
dieFurche: Was brachte den Durchbruch zu dem heutigen Verfahren?
Alesch: Erst das bessere Verständnis der Mechanismen, die der Parkinsonschen Krankheit zugrunde liegen, machte eine gezieltere und somit auch sichere chirurgische Behandlung möglich. Der entscheidende Durchbruch gelang erst in den späten vierziger Jahren durch die Einführung der sogenannten "stereotaktischen Technik". Diese Technik, erstmals eingesetzt durch den nach Philadelphia emigrierten Wiener Neurologen Ernst A. Spiegel, erlaubt die Durchführung von operativen Eingriffen in der Tiefe des Gehirns, ohne daß dafür größere Öffnungen am Schädel oder am Gehirn notwendig sind. Diese Technik bedient sich feinster Sonden, die über ein ebenfalls kleines Bohrloch in den Schädel eingeführt und dann bis zu den zentralen Schaltstellen des Gehirns vorgeschoben werden. Bei diesen Schaltstellen handelt es sich um sogenannte Kerne. Sie befinden sich im Bereich des Thalamus, Subthalamus und der Basalganglien. Das Zusammenspiel dieser Kerne ist bei der Parkinsonschen Erkrankung gestört, einige sind überaktiv, andere unteraktiv. Dadurch werden Symptome wie Zittern, Steifigkeit oder Bewegungsarmut ausgelöst. Durch diese Operation kann Einfluß auf die Funktion dieser Zentren genommen werden. Überaktive Kerne können gezielt ausgeschaltet, beziehungsweise ruhig gestellt werden. Nebenwirkungen oder gar Komplikationen treten dabei nicht auf."
dieFurche: Wie viele Patienten wurden nach dieser Methode operiert?
Alesch: In Wien haben wir seit 1990 über 100 Patienten operiert, die Tendenz ist steigend. Das Ansteigen hängt aber mit der steigenden Lebenserwartung der Menschen zusammen, denn die Krankheit tritt tückischerweise um das 60. Lebensjahr auf. Je mehr Menschen also dieses Alter erreichen, desto eher besteht für sie die "Chance" an Parkinson zu erkranken. In Österreich gibt es derzeit ca. 20.000 bis 30.000 an Parkinson erkrankte Menschen. Für Europa insgesamt gibt es Schätzungen, denen zufolge drei von 100.000 Menschen betroffen sind.
dieFurche: Horst Braun, der seine erstaunliche Heilung in einem Buch beschreibt, verdankt diese auch dem Umstand, daß er, neben seiner positiven Grundeinstellung sowohl zu seinem Neurologen (Primarius Volc) als auch zu seinem Operateur (Professor Alesch) eine "sehr gute persönliche Beziehung" aufbauen konnte.
Volc: Ja, diese Beziehung ist ein ganz wichtiger Punkt. Vertrauen ist für einen erfolgreichen Verlauf unbedingt notwendig. Sie hilft auch später weiter, da man als Arzt seine Parkinson-Patienten ja ein Leben lang führen und begleiten soll. Vertrauen, Beziehung und Zuversicht sind vor, während und nach einer Therapie Grundvoraussetzungen für den Erfolg.
Alesch: Man darf nicht vergessen, daß die Patienten während des chirurgischen Eingriffs, der zwischen 8 und 10 Stunden dauern kann, bei Bewußtsein bleiben. Es gibt nur lokale Betäubung. Die Mitarbeit, die Rückmeldungen und das Verhalten des Patienten während der Operation sind also ganz wesentliche Kriterien. Eine solide Vertrauensbasis zwischen Arzt und Patient kann aber - trotz der juristischen Bedeutung eines solchen Eingriffs - nicht schriftlich festgelegt werden. Sie muß "Handschlagqualität" haben."
dieFurche: Ist auch eine gute Kooperation zwischen Neurologen und Chirurgen bei diesen Eingriffen wichtig?
Volc: Ja, natürlich. Bevor eine Operation durchgeführt wird, sind umfangreiche, sehr eingehende Untersuchungen notwendig. Als Vor- und Nachbehandler der Patienten ist es meine Aufgabe als Neurologe, nur jene Menschen auszuwählen, die von der Operation wirklich profitieren können. Eine gute Nachbehandlung in Form einer ausreichenden, unter ärztlicher Kontrolle durchgeführten Bewegungstherapie fällt ebenfalls unter die Verantwortung des Neurologen. Der Bereich der Physio- und Ergotherapie für Parkinson Patienten liegt in Österreich leider noch sehr im Argen. Zum Vergleich: In Deutschland gibt es für zehn Mal so viel Bevölkerung 11 Parkinson-Kliniken. In Österreich keine einzige! Bemühungen in dieser Richtung werden bei uns leider absolut nicht gefördert. Ich halte es aber für enorm wichtig, den Patienten genügend Physiotherapie und eine gezielte Heilgymnastik für die Feinmotorik zukommen zu lassen."
dieFurche: Gab es bei anderen Patienten ähnlich gute Heilerfolge?
Alesch: Ja, die meisten haben durch die Operation profitiert. Es wäre aber falsch zu denken, daß es nicht auch Patienten gibt, die nach dieser Operation keinen übermäßig großen Erfolg haben. Hier müssen wir noch nachforschen, ob die unterschiedlichen Ergebnisse der gleichen Operation auf individuell-menschliche Verschiedenheiten zurückzuführen sind oder ob sie rein technischer Natur sind.
Volc: "Unsere Forschungen auf dem Gebiet der Behandlung des Morbus Parkinson gehen unvermindert weiter. Es ist aber schön, auch einmal innezuhalten und zu sehen, daß ein Patient wie Horst Braun, der im Rollstuhl zu uns in die Klinik kam, heute beim Stiegensteigen gleich zwei Stufen auf einmal nehmen kann, um 10 Jahre jünger aussieht und sein Leben genießt und für wertvoll hält. Es ist ein Leben, das ihm sehr viele Jahre seines Lebens hindurch als beschwerlich und wertlos erschienen war.
Das Gespräch führte Angela Thierry.
Zur Person: Neurologen erfolgreich im Kampf gegen Alzheimer Primarius Dieter Volc (Bild oben) wurde 1953 in Linz geboren, besuchte dort die Schule und studierte Medizin in Innsbruck, wo er 1978 promoviert hat. Viele Jahre war er in den Krankenhäusern Lainz und Baumgartner Höhe, seit 1993 im Ambulatorium "Prosenex" auf dem Gebiet der Schlaganfallvorsorge tätig. Seit 1995 ist er Vorstand der Neurologischen Abteilung der "Privatklinik Josefstadt" (Confraternität). Er ist verheiratet und Vater zweier Söhne.
Univ. Prof. Francois Alesch (Bild unten), ist gebürtiger Luxemburger, an der Wiener Universitätsklinik für Neurochirurgie tätig und Operateur von Horst Braun (Autor von "Vom Rollstuhl auf die Tanzfläche"). Alesch setzt die Operationsmethode der sogenannten "Neuro-Modulation" seit 1990 erfolgreich ein. Bei seiner Arbeit hat er sich die Miniaturisierung in der Computertechnik zunutze gemacht, die es erlaubt, kleinste Mikrochip-gesteuerte Impulsgeneratoren zu entwickeln, die implantiert werden.