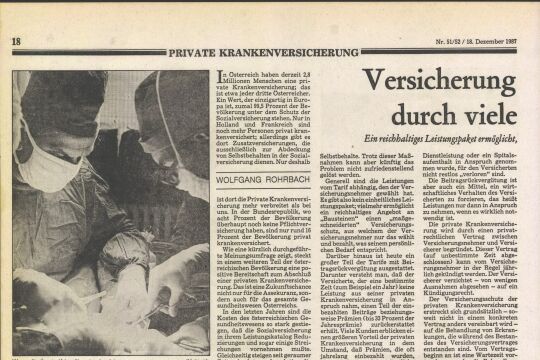
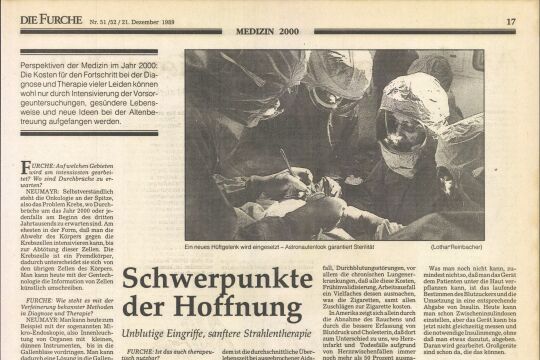
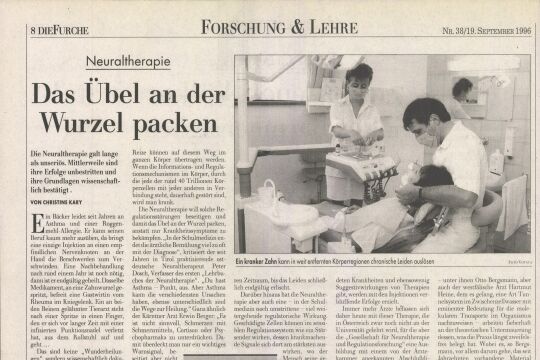
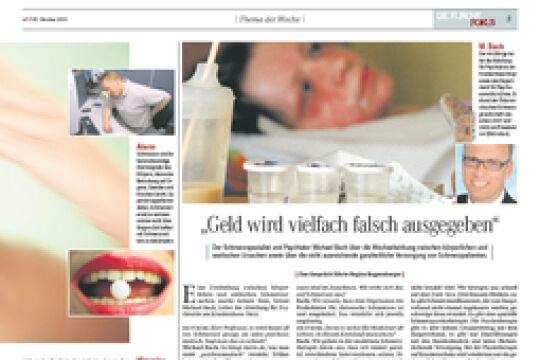
Das Wissen um Psychosomatik hat nur unzulänglichen Eingang in die Medizin gefunden. Dabei könnte den Patienten oft jahrelanges Leid erspart bleiben.
Schon seit Längerem klagt Herr P. über Druck auf der Brust. In letzter Zeit spürt er auch ein Stechen in der Herzgegend. Er hat das Gefühl, keine Luft zu bekommen, und Angst vor einem Herzinfarkt. Der 50-Jährige ist Lehrer, verheiratet und hat zwei Kinder. Zu Hause sei alles in Ordnung, sagt er. Seinen Beruf empfindet Herr P. als anstrengend, aber durchaus zu bewältigen.
Sofort konzentriert sich der Hausarzt auf die organische Abklärung, untersucht Blutwerte, Herzfunktion und vieles andere. Das Ergebnis nach all der Mühe: "o.B.“ - ohne Befund. Es folgt eine Reihe weiterer langwieriger und kostspieliger Untersuchungen durch Fachärzte. Schließlich ist der Hausarzt beruhigt, endgültig abgeklärt zu haben, dass keine organische Erkrankung vorliegt. Herr P. ist kurzfristig erleichtert, doch sein Leiden geht weiter. Der Hausarzt steht vor einem Rätsel.
Odyssee durch die Schulmedizin
Wie Manfred Stelzig in seinem Buch "Krank ohne Befund“ aufzeigt, ist das Schicksal von Herrn P. kein bedauernswerter Einzelfall: 20 bis 30 Prozent der Patienten in den Ordinationen und Spitälern leiden an körperlichen Beschwerden, ohne dass dafür eine Ursache gefunden werden kann. Misst man die Anzahl der Untersuchungen, so schwankt die Häufigkeit der "o.B.-Befunde“ sogar zwischen 37 Prozent in der Zahnmedizin und 66 Prozent in der Gynäkologie. "Trotz wissenschaftlicher Studien und Klarheit im Diagnose- und Behandlungsplan der Psychosomatik müssen die Betroffenen oft eine lange Odyssee an Abklärungen, Therapieversuchen bis hin zu nicht zielführenden Operationen erdulden“, empört sich Stelzig, Leiter des Sonderauftrags für psychosomatische Medizin am Salzburger Universitätsklinikum. Dass sich nach diesen Irrwegen immer mehr Patienten in die Esoterik flüchten und selbsternannte "Wunderheiler“ aufsuchen, sei demnach nicht verwunderlich.
Tatsächlich spannt sich der diagnostische Bogen von Depression über Angststörung bis hin zu den körperlichen Folgen eines Traumas. Ärztliche Ratschläge wie "Entspannen Sie sich doch mal!“ sind da nicht hilfreich. "Gerne verordnen ratlose Ärzte Schmerz- oder Beruhigungsmittel, die zu Nebenwirkungen und Abhängigkeit führen. Die treffenden Diagnosen werden bei mehr als der Hälfte der Betroffenen nicht gestellt“, kritisiert Stelzig. Und das, obwohl psychosomatische Krankheitsbilder seit 1984 im amerikanischen Diagnoseschlüssel DSM und seit 1992 im europäischen Krankheitsverzeichnis ICD verankert sind.
Der Psychiater Erwin Ringel hat bereits 1983 in der Studie "Der fehlgeleitete Patient“ belegt, dass Patienten mit psychosomatischen Beschwerden im Schnitt erst nach sieben Jahren die richtige Diagnose erhalten. Mehrfachdiagnostik, häufige Hospitalisierung und Krankheitstage belasten die Sozialversicherungen stark: Patienten mit psychosomatischen Krankheitsbildern verursachen in Spitälern sechs Mal so hohe Kosten und im ambulanten Bereich 14-fach höhere Kosten als der Durchschnitt. Zudem sind psychosomatische Erkrankungen der häufigste Grund für Berufsunfähigkeit. Ein krasses Missverhältnis besteht zwischen der Ärzte-Ausbildung und den Bedürfnissen der Patienten: "Die langjährige Ausbildung zum Allgemeinmediziner enthält nur zwei Monate Spezialtraining auf der Neurologie oder Psychiatrie“, resümiert Stelzig.
Gesprächsmedizin als Luxus
Ein Kernproblem sei die mangelnde finanzielle Honorierung der Gesprächsmedizin: Für ein zehnminütiges Gespräch kann ein Allgemeinmediziner 13 Euro verrechnen, womit das ärztliche Gespräch finanziell unattraktiv ist. Seit Jahrzehnten laufen dazu Verhandlungen mit den Krankenkassen. Das Interesse der Kassen an psychosomatischen und psychotherapeutischen Leistungen bezeichnet Reiner Brettenthaler vom Referat für psychosomatische Medizin der Ärztekammer als "enden wollend“: "Den Kassen ist diese Medizin zu wenig handgreiflich, die Effekte sind zu wenig sichtbar.“ Die Ärztekammer wolle aber bis 2017 in allen Fachrichtungen eine dreijährige Zusatzausbildung für Psychosomatik etablieren.
Denn Fachärzte für Psychiatrie und psychotherapeutische Medizin sind so überlaufen, dass mit Wartezeiten zwischen zwei und vier Monaten zu rechnen ist. Zudem ist Psychotherapie mit einem hohen Selbstbehalt verbunden: Pro Sitzung beträgt der Zuschuss der Krankenkassen nur 21,80 Euro. Patienten tragen so monatliche Kosten von 200 Euro und mehr. Auch muss der Zuschuss für Psychotherapie erst bewilligt werden. "Wir können nicht jedem, der seine Scheidung aufarbeiten will, eine Therapie finanzieren“, erklärt Karin Hofer, Sprecherin der Salzburger Gebietskrankenkasse.
Nicht nur die Psychosomatik fristet ein stiefmütterliches Dasein: Methoden der Komplementärmedizin wie Akupunktur, Homöopathie oder Traditionelle Chinesische Medizin (TCM) sind nur wenig anerkannt. "Für manche dieser Methoden gibt es aus naturwissenschaftlicher Sicht keinen plausiblen Wirkungsmechanismus, dennoch gilt fehlende Plausibilität nicht als Beweis für die Unwirksamkeit“, heißt es aus dem Gesundheitsministerium.
Heimliche Selbstbehandlungen
Zwar hat sich die Bundesregierung 2007 zum Ziel gesetzt, komplementärmedizinische Methoden zu unterstützen. Konkrete Schritte sind bisher kaum erfolgt. Die Kosten für Behandlungen der TCM oder Homöopäathie werden von keiner Kasse übernommen, für Akupunktur-Behandlungen gibt es einen Zuschuss von rund 10 Euro pro Sitzung.
Dabei wenden etwa 50 Prozent aller Patienten auf eigene Faust - oft ohne den behandelnden Arzt zu informieren - komplementäre Methoden zur Schulmedizin an. "Diese starke Nachfrage darf nicht ignoriert werden. Komplementärmedizin kann nicht nur im Bereich von Prävention und Therapie die Gesundheit steigern, sondern auch Kosten einsparen“, sagt die Salzburger ÖVP-Gesundheitssprecherin Gerlinde Rogatsch. Sie hat im Salzburger Landtag einen Beschluss für ein Zentrum für Komplementärmedizin initiiert. Ist nicht die ausgeklügeltste HighTech-Medizin auch die klügste? "Nicht, wenn ein Arzt das Wesen einer Krankheit nicht versteht, weil ihm sein Menschenbild den Blick verstellt“, sagt Christian Hess, Initiator der interdisziplinären Medizin und Chefarzt im Schweizer Spital Affoltern. Dort wurden schon ab den Siebzigerjahren Innovationen wie die Fusion von psychiatrischem Tagesheim und somatischem Spital entwickelt. "Das Modell Affoltern steht für eine ganzheitliche Heilkunst, die Erkenntnisse aus Psychotherapie, Philosophie und Medizinethik einbezieht, sich von Kunst inspirieren lässt und am Ende sogar viel Geld spart“, so Hess. Letztlich gehe es bei einer "Medizin mit Seele“, wie sie der Philosoph Clemens Sedmak fordert, immer um den Schlüsselfaktor Zeit, um Qualität zu gewährleisten. Gesund bleiben und gesund werden - das müsse man auch wollen: "Leidende Menschen wünschen nur zu gern ein Medikament, ein Pflaster, eine Operation. Doch wer ein Burn-out erleidet, muss sich selbst mehr Freizeit einräumen“, so Stelzig.
Im Königreich Bhutan sind die Menschen dazu aufgefordert, trotz wirtschaftlichem Aufschwung und technischem Fortschritt auf ihr inneres Gleichgewicht zu achten. Das "Bruttonationalglück“ wurde dort als gesundheitspolitisches Ziel definiert: Eine staatliche "Glückskommission“ überprüft die Einhaltung der "Glücksregeln“, etwa einen vernünftigen Umgang mit der Zeit. Diese Einsichten formulierte schon der französische Schriftsteller Voltaire: "Da es sehr förderlich für die Gesundheit ist, habe ich beschlossen, glücklich zu sein.“
Krank ohne Befund
Eine Anklageschrift,
Von Manfred Stelzig. ecowin 2013,
256 Seiten, geb., e 21,90
Ein Thema. Viele Standpunkte. Im FURCHE-Navigator weiterlesen.
In Kürze startet hier der FURCHE-Navigator.
Steigen Sie ein in die Diskurse der Vergangenheit und entdecken Sie das Wesentliche für die Gegenwart. Zu jedem Artikel finden Sie weitere Beiträge, die den Blickwinkel inhaltlich erweitern und historisch vertiefen. Dafür digitalisieren wir die FURCHE zurück bis zum Gründungsjahr 1945 - wir beginnen mit dem gesamten Content der letzten 20 Jahre Entdecken Sie hier in Kürze Texte von FURCHE-Autorinnen und -Autoren wie Friedrich Heer, Thomas Bernhard, Hilde Spiel, Kardinal König, Hubert Feichtlbauer, Elfriede Jelinek oder Josef Hader!