Eine Radikalkur ist mehr als eine Schönheitsoperation
Eine Reform des Gesundheitswesens kann nur gelingen, wenn alle Akteure an einem Strang ziehen. Egoistisches Verhalten sollte poltitisch unterbunden werden.
Eine Reform des Gesundheitswesens kann nur gelingen, wenn alle Akteure an einem Strang ziehen. Egoistisches Verhalten sollte poltitisch unterbunden werden.
Osterreich besitzt unbestritten ein hervorragendes medizinisches Versorgungssystem; es beruht auf dem Grundsatz des gleichen Zugangs zu allen medizinisch notwendigen Gesundheitsgütern und Dienstleistungen, also auch zur Spitzenmedizin. Auch Selbstbehalte in den gesetzlichen Sonderversicherungen (Selbständige, Beamte) haben - mit Ausnahme jener der Bauern - daran faktisch nichts ändern können. Im Gegenteil: Die Kosten pro geschützter Person liegen dort höher als bei Unselbständigen.
Tragende Säule des Gesundheitssystems ist die soziale Krankenversicherung; ihre Beiträge werden nach finanzieller Leistungsfähigkeit bemessen, die Leistungen nach dem Bedarf erbracht.
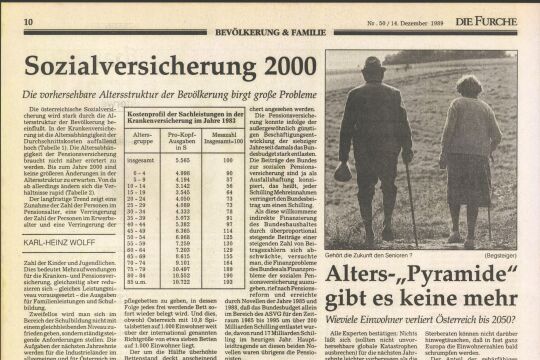
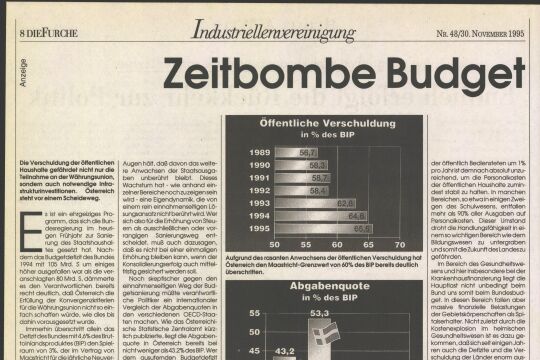
Wie in allen OECD-Staaten sind auch in Österreich die Gesundheitsausgaben (besonders im Spitalssektor) stärker als das BIP gewachsen. Von 1980 auf 1991 haben sie sich verdoppelt, während das nominelle BIP lediglich um etwa 80 Prozent gestiegen ist; sie sind auch stärker als das Budget der sozialen Krankenversicherung gewachsen. Der Anteil des privaten Konsums macht fast ein Drittel aus.
Die Ursachen sind vielschichtig, daher gewiß nicht nur durch den Leistungsvergütungstypus, durch fehlende Selbstbehalte oder durch Großgeräte zu erklären. Sie haben vielmehr eine erhebliche soziostruk-turelle Komponente (Kleinfamilie, demographische Entwicklung), resultieren aus dem „tertiären Kostendruck” von Gesundheitsdienstleistungen, aus der „Superiorität” des Gutes Gesundheit, dem medizinischtechnischen Fortschritt und folgen dem „Sisyphus-Syndrom”; danach sind Fortschritte in der Medizin mit hohen Folgekosten verbunden, weil sie vielfach nicht substitutiv, sondern komplementär wirken.
Alle diese Faktoren wirken über alle Bereiche des Gesundheitssystems. Dazu kommen aber noch sektorale Sonderentwicklungen, im Spitalsbereich fehlende Verhaltensanreize und Planungsdefizite, auf ambulanter Ebene der Mangel eines abgestuften Versorgungssystems ohne Schnittstellenmanagement.
Wie auch in anderen Ländern wird auch in Österreich darüber nachgedacht, wie das Gesundheitssystem ohne Senkung des hohen Sicherungsniveaus effizienter gestaltet werden kann, wie also Wirtschaftlichkeitsreserven mobilisiert und dadurch verteilungs-, arbeitsmarkt-und wettbewerbspolitisch ungünstige Beitragserhöhungen in der sozialen Krankenversicherung hintangehalten werden können. Oberstes Gebot ist dabei, das Gesundheitssystem ganzheitlich zu betrachten, es dürfen nicht nur punktuelle Änderungen angestrebt werden, sondern es ist an
jenen „Schrauben” des Systems zu drehen, die ~ wie Gesundheitsökonomen sagen würden - eine overall-Effizienz bewirken können. Es handelt sich also um ein sehr anspruchsvolles Projekt, das einer umfassenden Analyse und Zeit bedarf. Der sozialpartnerschaftliche Beirat für Wirtschafts- und Sozialfragen ist gerade dabei, Vorarbeiten dazu zu leisten. Noch im Juli dieses Jahres wird ein Zwischenbericht zur Spitalsreform präsentiert.
Aber so viel steht freilich heute schon fest: Ein Patentrezept, wodurch das Gesundheitssystem und die soziale Kran-kenversicherung mit einem Schlag finanziell saniert werden könnten, gibt es nicht. Der strukturelle Kostenanstieg kann
durch Reformen gedämpft, sicher aber nicht verhindert werden können. Weder das „amerikanische Modell” noch eine höhere Kostenbeteiligung der Patienten können die Effizienz erhöhen.
Gerade bei der Anstaltspflege liegt es auf der Hand, daß von einem zusätzlichen Selbstbehalt keinerlei verhaltenssteuernde Wirkungen ausgehen können, weil ihr ernsthafte Erkrankungen zugrunde liegen, die nur stationär behandelt werden können; zudem wird sich niemand grundlos in die allgemeine Gebührenklasse eines öffentlichen Spitals legen. Ein Spitals-Selbstbehalt wirkt wie eine „Krankensteuer”, benachteiligt somit chronisch Kranke, Ältere und kinderreiche Familien und unterhöhlt überdies die Beitragsparität in der sozialen Krankenversicherung.
Ein Spitalsselbstbehalt wirkt wie eine „Krankensteuer”
Gleiches gilt auch für andere Selbstbehalte (etwa bei ärztlicher Hilfe). Wenn der Beitrag oder Prozentsatz des Selbstbehalts zu hoch ist, wird er zur Chronifizierung von Krankheiten führen, weil sich der Versicherte die Behandlung nicht mehr leisten kann; bei sozialer Staffelung wird er aufgrund des hohen administrativen Aufwands hingegen finanziell unergiebig. Darüber hinaus hat sich in der Vergangenheit gezeigt, daß Selbstbehalte gegenläufige Anpassungsstrategien (Mengenexpansion, Patienten- und Kostenverschiebungen) auf Leistungsanbieterseite hervorrufen, mit dem ernüchternden Ergebnis, daß die prospektiv günstigen Auswirkungen auf die Kostenentwicklung über kurz oder lang überkompensiert werden. Selbstbehalte haben nur dort eine Berechtigung, wo die Behandlung einen Luxus darstellt, ihr Nutzen nicht bewiesen ist oder dann, wenn Versicherte erwiesenermaßen Leistungen übermäßig in Anspruch nehmen (moral-hazard).
Am Gesundheitsmarkt herrscht eine angebotsinduzierte Nachfrage. Streng genommen wird er durch diese Eigenschaft zum Nicht-Markt, anders ausgedrückt, es liegt „Markt-versagen” vor. Die asymmetrische Information zwischen Arzt und Patienten läßt nur ausnahmsweise - bei der Primärinanspruchnahme von Ärzten - eine durch Leidensdruck überdies erheblich relativierte autonome Nachfrage durch den Patienten zu. Die (sekundäre) Nachfrage nach medizinischen Gütern und Dienstleistungen, somit auch deren Überinanspruchnahme, ist damit vor allen Dingen angebotsseitig zu erklären, etwa mit zunehmender Konkurrenz unter Ärzten (Wiederbestellungen, Mengenausweitung), mit dem Auslastungszwang medizinischer Großgeräte, mit Risikoaversion und dem Wirtschaftlichkeitsdenken vieler niedergelassener Ärzte und -wiederum - mit den besseren Behandlungsmöglichkeiten und der Überspezialisierung.
Bevor ich die grundsätzlichen Anmerkungen zur Gesundheitsreform abschließe, möchte ich noch auf zwei Aspekte eingehen. Der erste betrifft die Verhaltens- und die Verhältnisprävention (besonders jene am Arbeitsplatz, zum Beispiel durch Gesundheitszirkel), scheint, daß Prävention immer dann Saison hat, wenn die Gesundheitspolitik am Ende ihres Lateins ist. Dadurch erhält die Prävention, solange sie nicht konkretisiert wird, bloß eine Alibi-funktion.
Prävention ist eine Gemeinschaftsaufgabe; ihre Maßnahmen bedürfen einer Kosten-Nutzen-Bewertung. Damit aber potentielle Präventionsträger nicht untätig auf die Initiative anderer warten, sind die Maßnahmen zu koordinieren (zum Beispiel durch den Fonds „Gesundes Österreich”) und politisch einzufordern.
Ein weiterer Gesichtspunkt der Gesundheitsreform bezieht sich auf die Leistungskontrolle durch den Patienten. Ich halte eine dem Patienten nach der Behandlung zu übergebende Aufstellung aller vom Arzt erbrachten Leistungen für einen durchaus diskutablen Vorschlag. Würde hingegen der Patient lediglich über die Behandlungskosten informiert werden, bestünde - wie ausländische Erfahrungen zeigen -die Gefahr eines „moral-hazard”.
Betrachten wir nun die Reformansätze, die sich aus den bisherigen Ausführungen ergeben. Dabei wird nach Leistungssektoren unterschieden; die Maßnahmenkataloge können freilich nur höchst global dargestellt werden.
Im Spitalsbereich wird nach finan-zierungsseitigen, bei der Spitalsfrequenz ansetzenden und betriebswirtschaftlichen Reformen differenziert. Anstelle der geltenden Tagespauschale ist ein diagnosefallbezogener Abrechnungsmodus zwischen den Spitalsträgern und der Sozialversicherung einzuführen. Durch höhere Kostentransparenz und durch die
Senkung der international vergleichsweise hohen Verweildauer sind erhebliche Kostensenkungen zu erwarten. Ihre Realisierung setzt allerdings voraus, daß Vorkehrungen gegen mögliche Ausweichmechanismen (höhere Fallzahlen, schlechtere Betreuungsqualität) getroffen werden. Durch einen bundesweit verbindlichen Leistungsplan (Krankenanstalten, Großgeräte, Ärztestellen) sind die Voraussetzungen für eine an den Zielen der Erreichbarkeit und der Vermeidung von Wildwuchs und Überkapazitäten orientierte flächendeckende medizinische (und pflegerische?) Versorgung zu schaffen. Eine am Grundsatz der einnahmenorientierten Ausgabenpolitik der sozialen Krankenversicherung ausgerichtete Budgetierung der Gesamtmittel mit Hilfe eines an der gesamtwirtschaftlichen Wachstumsrate gekoppelten Faktors sollen die Länder zu einer ökonomisch sinnvollen Spitalspolitik (anstelle der bisherigen „Kirchturmpolitik”) verhalten werden. Eine Strukturkommission soll den von Bund, Sozialversicherung und Spitalsträgern dotierten Spitalsfonds verwalten, aber auch wichtige investive und strukturändernde Entscheidungen treffen können. Zum Wohle der Patienten ist darauf zu achten, daß durch Finanzreformen die Behandlungs- und Pflegequalität nicht beeinträchtigt wird.
Die wichtigste Bedingung für die Verringerung der Zahl der Spitalseinweisungen ist eine bessere Verzahnung des stationären mit dem ambulanten Bereich. Leistungen sollen dort erbracht werden, wo es am kostengünstigsten ist.
Das bedeutet unter anderem:
■ Definition der einzelnen Versorgungsstufen des Gesundheitssystems
- niedergelassene praktische und Fachärzte, Ambulanzen und Spitäler
- und die vollständige Erfüllung aller Aufgaben der jeweiligen Versorgungsstufe; Leistungsdokumentation und Datentransfer an die nachgelagerte Versorgungsstufe, wodurch Mehrfachleistungen vermieden werden können; Klarstellung der Funktion von Ambulanzen, Verbesserung des Bereitschafts- und Notdienstes;
■ Kontrolle nach Durchschnittswerten (Folgekostenvergleiche) beziehungsweise Zufälligkeits- und Auf-fälligkeitsprüfungen der Vertragspartner durch die Kassen;
■ Lösung von Schnittstellenproblemen (Auslagerung von „Pflegefällen” in Richtung Hauskrankenpflege, soziale Dienste und Pflegeheime); Organisation durch Integrierte Sozial- und Gesundheitssprengel:
■ Organisatorische Reformen wie die Umwandlung von Akut- in Pflegebetten; Ausbau semistationärer Einrichtungen, vor- und nachstationärer Behandlüngsmöglichkeiten sowie
■ umfangreiche Maßnahmen zur Steigerung der Wirtschaftlichkeit des Spitalsbetriebes.
Sinnvoll in diesem Zusammenhang ist ein Spitalsmanagement, das in relativer Freiheit von (lokal)poli-tischen Interessen nach betriebswirtschaftlichen Kriterien arbeiten kann. In einigen Bundesländern (Burgenland, Tirol, Steiermark) konnten die Spitalskostenzuwächse dadurch erheblich unter den Bundesdurchschnitt von jährlich etwa zehn Prozent gedrückt werden.
Prävention ist Gemeinschaftsaufgabe und bedarf einer Kosten-Nutzen-Bewertung
Im ambulanten ärztlichen Bereich sind neue Kooperationsformen für Ärzte und alternative Honorierungs-systeme, die sich möglichst an der Diagnose orientieren und der Zuwendungsmedizin einen höheren Stellenwert einräumen, zu entwickeln. Als ultima-ratio sind auch hier Budgetierungen zu erwägen.
Auch bei den Medikamenten sind Mengenprüfungen vorzunehmen. Wenn von medizinischer Seite nichts dagegen spricht, sollte der Selbstmedikation mehr Raum gegeben werden. Schließlich wäre es denkbar, bestimmte Heilmittel aus der Rezeptpflicht und/oder Kostentragungspflicht der Kassen herauszunehmen. Die Ökonomieliste des Hauptverbandes müßte verbindlich werden.
Alles in allem werden Reformen ohne jegliche Akzeptanz der Akteure wohl kaum umgesetzt werden können; allzu starke Eigeninteressen, die volkswirtschaftlich untragbar sind, sollten allerdings keine Chance auf Durchsetzung erhalten. Das ist zugleich auch die wichtigste politische Vorgabe für eine Art „Konzertierter Reformaktion” aller Kostenträger (unter Mithilfe von Experten) im Gesundheitswesen.