Vom Anspruch auf den "guten" Tod
Nach jahrelanger Duldung hat sich das niederländische Parlament für ein Gesetz zur Legalisierung von "Tötung auf Verlangen" und "Beihilfe zum Selbstmord" ausgesprochen. Seitdem herrscht Angst vor einem medizinethischen Dammbruch.
Nach jahrelanger Duldung hat sich das niederländische Parlament für ein Gesetz zur Legalisierung von "Tötung auf Verlangen" und "Beihilfe zum Selbstmord" ausgesprochen. Seitdem herrscht Angst vor einem medizinethischen Dammbruch.
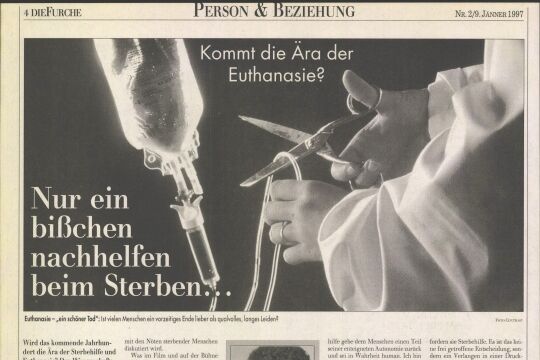
Sterbeberater wissen, wie man dem Leben gekonnt ein Ende setzt. Schmerzlos und todsicher. Wenn sich für Lebensmüde kein Arzt bereit findet, springen selbsternannte "Counsellors" für 50 bis 100 Gulden (310-620 öS) ein und führen Todsuchende an ihr Ziel: mit Cocktails aus Alkohol und überdosierten Schlaf-, Beruhigungs- und Antibrechmitteln. All das, um die Wahrnehmung des eigentlichen Todes zu betäuben: des Erstickens mit einer, besser noch zwei Plastiktüten über dem Kopf. Und zwei Gummis um den Hals. Zur Sicherheit.
Nicht nur halb legale "Sterbehilfen" wie diese waren und sind in den Niederlanden möglich: Wie Sterbehilfeorganisationen berichten, hätten Ärzte bisher über 2.000 Todkranken geholfen, ihr Leben zu beenden. Der Wunsch nach Autonomie, auch über den Zeitpunkt des eigenen Todes, hat in den Niederlanden zahlreiche Anhänger: Stolze 100.000 Mitglieder verzeichnet die "Niederländische Vereinigung für freiwillige Euthanasie" (NVVE). An der nächsten Kampagne für den Freitod als "guten", weil selbst gewählten Tod nach griechischem Vorbild (eu thanatos - guter Tod) wird bereits gearbeitet.
Die Zeit des juristischen Schwebezustandes hat nun in den Niederlanden ein Ende: Mit 104 gegen 40 Stimmen votierte die Zweite Kammer des Parlaments für die gesetzliche Legalisierung der Sterbehilfe. Und der endgültige Gesetzesbeschluss durch die Erste Kammer ist - trotz massiver Proteste christlicher Organisationen - nur noch eine Frage der Zeit.
Legal verabreicht werden darf die Todesspritze - gefüllt mit betäubenden Barbituraten, schmerzstillenden Opiaten und einer Überdosis Insulin und Kalium - freilich nur unter bestimmten Umständen. Der Patient muss "freiwillig" und "wiederholt" um Tötung gebeten haben, und seine Lage muss "aussichtslos" und "unerträglich" sein. Ferner ist der Arzt verpflichtet, den Patienten über seinen Gesundheitszustand zu informieren und für seine Entscheidung mindestens einen zusätzlichen, unabhängigen Arzt zu Rate zu ziehen. Bei Patienten zwischen zwölf und 16 Jahren müssen zudem die Eltern zustimmen. Nach dem neuen Gesetz sind die Ärzte nach der Tötung verpflichtet, sich bei einer unabhängigen regionalen Untersuchungskommission zu melden. Diese, bestehend aus einem Richter, einem Mediziner und einem Ethiker, soll den Fall untersuchen und darüber befinden, ob der Arzt richtig gehandelt hat. Gegenüber der bereits gängigen Duldung der Euthanasie-Praxis bringt das Gesetz also wenig Neues. Im Mittelpunkt steht die rechtliche Absicherung des Arztes. Für das niederländische Justizministerium bleibt jetzt noch zu klären, welche Gründe für den Tötungswunsch zugelassen werden. Erkennen Menschen, dass sie dement werden, können sie eine legale Erklärung für Sterbehilfe abgeben. Lebensmüdigkeit gilt jedoch noch nicht als zulässiger Sterbegrund.
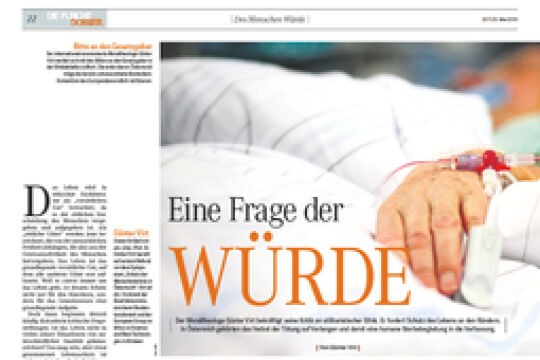
Ablehnungsfront Die niederländische Position ist europaweit isoliert - nur in Belgien ist gerade ein ähnliches Gesetz in Diskussion. Alle 41 Länder des Europarates formulierten bereits im Sommer 1999 (unter Abwesenheit der niederländischen Abgeordneten und mit nur sechs Gegenstimmen) ihre Ablehnung aktiver Sterbehilfe (http://stars.coe.fr/ta/ ta99/erec1418.htm). In diesem Europaratsdokument werden Menschenrechte und Autonomie von Todkranken und Sterbenden gestärkt. Zugleich wird jedoch aktive Euthanasie abgelehnt, weil sie gegen Artikel 2 der Europäischen Menschenrechtskonvention verstoße, der jede absichtliche Tötung eines Menschen verbietet.
"Alle Probleme, die in einer Gesellschaft da sind, spitzen sich am Lebensende zu," betont Günter Virt, Professor für Moraltheologie und Leiter jenes Wiener Instituts für Ethik und Recht in der Medizin, das dieses Dokument erarbeitet hat. "Der Sterbende bleibt eine sittliche Persönlichkeit und trägt für sich und die anderen Verantwortung. Man darf ihn daher nicht infantilisieren," fordert Virt.
Das jüngste niederländische Gesetz erfuhr hierzulande von allen Parla-mentsparteien Widerspruch: So verurteilten die Gesundheitssprecher von ÖVP, FPÖ, SPÖ und Grünen einmütig die neue Regelung. Die Krebsspezialistin Elisabeth Pittermann (SPÖ) befürchtete gegenüber dem "Standard" eine gesellschaftspolitische "Enttabuisierung" und erhöhten Druck auf Schwerkranke: "Das öffnet jedem Missbrauch Tür und Tor".
Ebenso wandten sich die Kirchen entschieden gegen den niederländischen Vorstoß: Der Wiener Caritas-Direktor Michael Landau beurteilte etwa den Umgang mit Menschen am Lebensende als "Gradmesser für die Humanität in einer Gesellschaft". Schon im Jänner 2000 hatten die 14 im Ökumenischen Rat versammelten Kirchen Österreichs in einer Erklärung das Selbstbestimmungsrecht Sterbenskranker und zugleich dessen Grenzen betont. Aufgabe der Kirchen sei es, "für eine Kultur der Solidarität mit den Sterbenden einzutreten", unterstreicht Ulrich H. J. Körtner, Professor für Systematische Theologie H. B. an der Universität Wien und Mitarbeiter am Erklärungstext.
Abgelehnt wurde die Legalisierung von "Tötung auf Verlangen" schließlich auch von Ärzteseite: "Der Arzt ist nicht Herr über Leben und Tod", erklärte der Präsident der österreichischen Ärztekammer, Otto Pjeta.
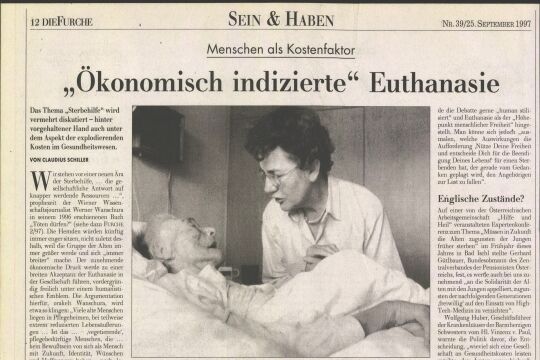
Moralischer Druck Betroffen zeigen sich vor allem Vertreter der Hospizbewegung. Sr. Hildegard Teuschl sc, Leiterin der Kardinal König Akademie und Vorsitzende des Dachverbandes "Hospiz Österreich" (50 Hospizeinrichtungen mit insgesamt 90 Betten), sieht das niederländische Gesetz als Folge eines anderen Zugangs zur menschlichen Autonomie - und ortet zugleich die Gefahr einer Zunahme des moralischen Drucks auf die steigende Zahl alter Menschen (siehe Interview). Den Wunsch nach Beendigung des Lebens sieht Teuschl als Folge mangelnder palliativmedizinischer Betreuung. Palliativmedizin und -pflege (lat. palliare - mit einem Mantel bedecken) kommt dort zum Einsatz, wo Heilung nicht mehr möglich ist: In einem solchen Fall lindert sie Schmerzen und Symptome und ermöglicht so dem Patienten und seinen Angehörigen die bestmögliche Lebensqualität.
In Österreich steckt Palliativmedizin in der Ärzteausbildung freilich noch in den Kinderschuhen. Auch mit den geplanten Neuerungen durch die Studienreform ab Oktober 2001 dürfe man sich "nicht abspeisen lassen", meint Teuschl. So initiierte die Kardinal König Akademie zusammen mit IFF (Palliative Care und Organisationales Lernen) 1998 einen interdisziplinären Lehrgang: 167 Personen wurden bisher in ,Palliative Care' ausgebildet. Ziel sei es, dem Patienten ein selbstbestimmtes Leben bis zum Tod zu ermöglichen und auf alle vier Schmerzarten einzugehen: körperlichen, psychischen, seelischen und sozialen Schmerz. Sechs mobile Palliativärzte beraten zudem Hausärzte bei der Schmerztherapie, um das Sterben zu Hause zu ermöglichen.
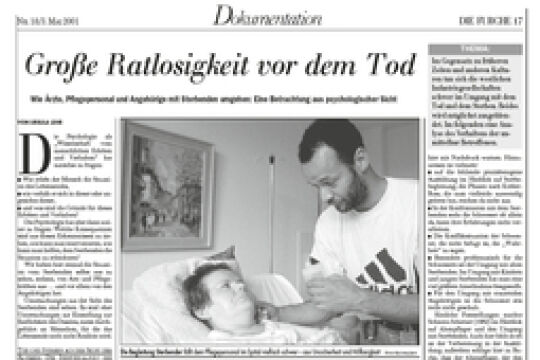
Die Autonomie des sterbenden Patienten hat freilich beim "Wann" des Todes ihre Grenzen. Gerade hier befindet sich der Arzt in einer ethischen und juristischen Dilemmasituation: Den Wunsch nach einem Verzicht auf künstliche Lebensverlängerung muss er respektieren. "Doch er muss genauestens erforschen, ob es sich um eine eindeutige Willenserklärung handelt und diese nicht durch Zwang oder Depression motiviert ist", erklärt Gerhard Luf, Professor für Rechtsphilosophie und Rechtstheorie an der Universität Wien. "Der Arzt hat die relevanten Kriterien zu prüfen und muss sein Vorgehen dokumentieren."
Schwierig wird die Situation etwa bei Selbstmord durch Nahrungsverweigerung: Hier steht der Arzt im Gewissenskonflikt zwischen Patientenautonomie und Fürsorgepflicht. Im Unterschied zu Deutschland ist in Österreich Beihilfe zum Selbstmord übrigens strafbar: Ebenso wie bei Tötung auf Verlangen beträgt der Strafrahmen bis zu fünf Jahren Haft.
Zwischen illegaler Tötung und legalem Sterbenlassen herrscht jedoch eine faktische Grauzone. "Manche Ärzte sagen, sie hätten schon aktive Sterbehilfe geleistet," weiß der Rechtsphilosoph Luf. "Doch wo kein Kläger, da kein Richter."
Auskünfte und Anmeldung zum Internationalen Universitätslehrgang "Palliative Care" bei der Kardinal König Akademie unter (01) 803 98 68
Sollten Sie sich in einer ausweglosen Situation sehen, finden Sie Hilfe unter www.suizid-praevention.at sowie rund um die Uhr bei der Telefonseelsorge unter der Nummer 142.